Thoát Vị Đĩa Đệm: Triệu Chứng, Nguyên Nhân Và Cách Điều Trị
Thoát vị đĩa đệm là tình trạng khối nhân nhầy của đĩa đệm cột sống thoát ra khỏi vị trí bình thường trong vòng sợi, gây chèn ép lên rễ thần kinh hoặc tủy sống. Đây là một bệnh lý phổ biến với quy mô toàn cầu.
Theo nghiên cứu Gánh nặng Bệnh tật Toàn cầu (Global Burden of Disease Study) năm 2020 công bố trên tạp chí The Lancet, đau lưng là nguyên nhân hàng đầu gây ra tình trạng khuyết tật, ảnh hưởng tới 619 triệu người.
Về mặt lâm sàng, biểu hiện của thoát vị đĩa đệm phụ thuộc vào vị trí và mức độ chèn ép thần kinh. Triệu chứng điển hình là đau lan dọc theo đường đi của dây thần kinh, thường kèm theo tê bì hoặc yếu cơ ở các vùng tương ứng. Đặc biệt, các trường hợp nghiêm trọng bao gồm hội chứng chùm đuôi ngựa (rối loạn cơ tròn), đau không đáp ứng với thuốc giảm đau bậc cao và tình trạng yếu liệt vận động tiến triển nhanh cần được can thiệp y tế ngay lập tức.
Nguyên nhân chính gây thoát vị đĩa đệm là quá trình thoái hóa sinh học của đĩa đệm. Bên cạnh đó, chấn thương cấp tính cũng là một yếu tố phổ biến. Tất cả những điều này thường kết hợp với các yếu tố nguy cơ làm tăng khả năng mắc bệnh như sai tư thế lao động, thừa cân béo phì, tính chất công việc đòi hỏi mang vác nặng, lối sống tĩnh tại và yếu tố di truyền.
Bác sĩ chẩn đoán thoát vị đĩa đệm bằng cách kết hợp hỏi bệnh sử, khám lâm sàng và chẩn đoán hình ảnh, trong đó chụp cộng hưởng từ (MRI) là tiêu chuẩn vàng. Phương pháp điều trị ưu tiên là điều trị bảo tồn, bao gồm việc sử dụng thuốc (giảm đau, chống viêm, giãn cơ), vật lý trị liệu và các can thiệp y học cổ truyền. Tuy nhiên, chỉ định phẫu thuật sẽ được xem xét khi điều trị bảo tồn thất bại sau một thời gian thích hợp hoặc khi bệnh nhân có các dấu hiệu cờ đỏ.
Bên cạnh việc điều trị, phòng ngừa tái phát đóng vai trò quan trọng trong quản lý bệnh lâu dài. Các biện pháp hiệu quả bao gồm điều chỉnh tư thế làm việc, thực hiện các bài tập tăng cường sức mạnh cơ lõi, duy trì chế độ dinh dưỡng cân bằng và kiểm soát cân nặng hợp lý. Hãy cùng đội ngũ bác sĩ của Nam An Someco tìm hiểu chi tiết về căn bệnh này để trang bị kiến thức và cách xử lý căn bệnh này đúng cách qua bài viết sau.

Thoát Vị Đĩa Đệm Là Gì?
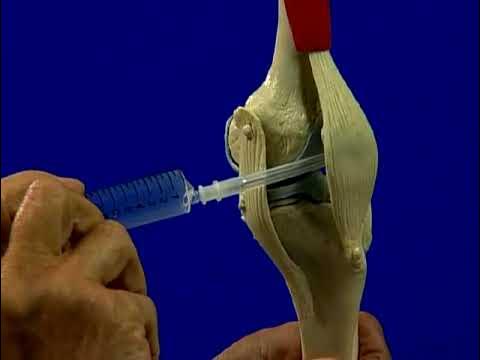
Thoát vị đĩa đệm xảy ra khi phần nhân mềm bên trong đĩa đệm bị đẩy ra ngoài qua vết rách, gây chèn ép dây thần kinh xung quanh.
Đĩa đệm nằm giữa các đốt sống, gồm nhân mềm ở trung tâm và vòng xơ bao quanh. Khi cấu trúc này bị tổn thương, áp lực từ các hoạt động hàng ngày có thể làm rách vòng xơ và đẩy nhân mềm thoát ra ngoài.
Vị trí thoát vị quyết định triệu chứng bạn gặp phải. Cột sống thắt lưng (5 đốt sống L1-L5) chịu gánh nặng lớn nhất và dễ bị tổn thương. Cột sống cổ (7 đốt sống C1-C7) linh hoạt nhưng cũng dễ thoát vị. Cột sống ngực (T1-T12) ít bị ảnh hưởng hơn do xương sườn bảo vệ.
Nghiên cứu tại Bệnh viện Chợ Rẫy (tháng 9/2024) cho thấy 95% trường hợp thoát vị tập trung ở hai vùng thắt lưng và cổ.
Thoát Vị Đĩa Đệm Có Triệu Chứng Gì?
Triệu chứng thoát vị đĩa đệm thay đổi tùy vị trí tổn thương, bao gồm đau, tê bì, yếu cơ và các rối loạn vận động.
1. Cột sống thắt lưng
Thoát vị đĩa đệm thắt lưng gây đau từ lưng xuống chân theo vùng da do dây thần kinh chi phối, tê bì và yếu cơ, đặc biệt ở vị trí L4-L5 và L5-S1 chiếm 95% trường hợp.
- Đau: Đau vùng thắt lưng lan xuống mông và chân, đau tăng lên rõ rệt khi ho, hắt hơi hoặc rặn. Nằm nghiêng về phía không đau thường giúp giảm triệu chứng. Vị trí đau giúp xác định rễ thần kinh nào bị ảnh hưởng. Chèn ép rễ L5 gây đau lan ra mặt ngoài cẳng chân và mu bàn chân. Chèn ép rễ S1 gây đau lan ra mặt sau đùi, bắp chân và gót chân.
- Tê bì: Tê bì (cảm giác như kiến bò) thường ở mặt ngoài cẳng chân, mu bàn chân hoặc gót chân tùy rễ thần kinh bị ảnh hưởng. Giảm cảm giác khi chạm hoặc khi test bằng kim nhọn cho thấy tổn thương thần kinh cảm giác đang diễn ra.
- Yếu cơ: Chèn ép rễ L4 gây yếu cơ đùi trước, khó duỗi thẳng đầu gối. Khi tổn thương ở rễ L5, bạn gặp khó khăn trong việc duỗi ngón chân cái và gấp mu chân, dẫn đến khó đi bằng gót. Còn tổn thương rễ S1 làm suy yếu khả năng duỗi bàn chân, khó nhón gót hoặc đứng bằng mũi chân.
2. Thoát vị ở cột sống cổ
Thoát vị đĩa đệm cột sống cổ biểu hiện chủ yếu qua cơn đau lan từ gáy xuống cánh tay, thường đi kèm cảm giác tê bì ở các ngón tay và yếu sức cầm nắm. Ngoài ra, bệnh nhân có thể bị đau đầu vùng chẩm hoặc chóng mặt do chèn ép dây thần kinh và mạch máu.
- Đau: Cơn đau bắt đầu từ gáy, lan xuống vai, cánh tay, cẳng tay và có thể đến tận ngón tay là triệu chứng chủ yếu của thoát vị đĩa đệm cổ. Tính chất đau có thể buốt như điện giật hoặc đau âm ỉ kéo dài. Thoát vị C6-C7 gây đau lan theo mặt sau cánh tay đến ngón giữa. Thoát vị C5-C6 gây đau lan ra vai và ngón cái, ngón trỏ.
- Tê bì: Cảm giác tê có thể như kiến bò, như kim châm hoặc như bị tê do lạnh. Vị trí tê tùy thuộc rễ thần kinh bị chèn ép. Chèn ép rễ C6 gây tê ngón cái và ngón trỏ. Chèn ép rễ C7 gây tê ngón giữa. Chèn ép rễ C8 gây tê ngón áp út và ngón út.
- Yếu sức cầm nắm: Các động tác tinh tế bị ảnh hưởng như cài khuy áo, viết chữ, gắp đồ ăn bằng đũa. Chèn ép C6 gây yếu cơ gập cổ tay. Chèn ép C7 gây yếu cơ duỗi cổ tay và ngón tay. Chèn ép C8 gây yếu các cơ nhỏ ở bàn tay. Mất khéo léo tay là lý do chính khiến bệnh nhân đi khám.
- Đau đầu vùng chẩm (phía sau đầu): Nguyên nhân là sự liên quan giữa dây thần kinh cổ và dây thần kinh gáy. Chóng mặt, hoa mắt có thể xảy ra khi thoát vị chèn ép vào động mạch đốt sống, chèn ép động mạch làm giảm lưu lượng máu đến não, gây chóng mặt khi xoay cổ.
- Ù tai (tinnitus) và nhìn đôi (diplopia): Triệu chứng hiếm gặp hơn. Triệu chứng thường tăng khi xoay cổ sang một bên và giảm khi giữ cổ thẳng.
3. Dấu hiệu “Cờ Đỏ” báo động nguy hiểm
Các dấu hiệu cờ đỏ bao gồm hội chứng chùm đuôi ngựa, đau không thể chịu đựng và yếu liệt tiến triển nhanh, cần cấp cứu ngay lập tức.
- Hội chứng chùm đuôi ngựa là cấp cứu thần kinh nguy hiểm nhất. Triệu chứng bao gồm mất cảm giác vùng đáy chậu (vùng yên ngựa), mất kiểm soát đại tiểu tiện, yếu liệt cả hai chân. Nguyên nhân là thoát vị đĩa đệm lớn ở vùng thắt lưng chèn ép đồng thời nhiều rễ thần kinh chi phối bàng quang, trực tràng và chân.
- Đau không thể chịu đựng mà thuốc giảm đau mạnh không làm giảm, đau về đêm đánh thức bệnh nhân khỏi giấc ngủ. Không có tư thế nào giúp giảm đau. Đây có thể là dấu hiệu của chèn ép thần kinh nặng hoặc các bệnh lý nguy hiểm khác như nhiễm trùng, khối u.
- Yếu liệt tiến triển nhanh nghĩa là sức cơ giảm từ 1-2 cấp độ trong vòng 24-48 giờ. Ví dụ, hôm qua bạn còn đi được bình thường, hôm nay đã khó nhấc chân lên. Hiện tượng này cho thấy dây thần kinh đang bị chèn ép nghiêm trọng và có thể gây tổn thương vĩnh viễn. Theo hướng dẫn của Hiệp hội Phẫu thuật Thần kinh Việt Nam (2024), các trường hợp này cần chuyển viện ngay trong vòng 6 giờ.
Nguyên Nhân Nào Gây Ra Thoát Vị Đĩa Đệm?
Thoát vị đĩa đệm thường do thoái hóa tự nhiên theo tuổi tác, chấn thương. Các yếu tố nguy cơ như sai tư thế, thừa cân và lối sống ít vận động làm tăng khả năng mắc bệnh.
1. Các nguyên nhân trực tiếp
Thoái hóa cột sống và chấn thương cấp tính là hai nguyên nhân trực tiếp chính gây thoát vị đĩa đệm, chiếm 85-95% tổng số trường hợp.
- Thoái hóa đĩa đệm: Nguyên nhân phổ biến nhất, chiếm 85-90% các trường hợp thoát vị. Quá trình này bắt đầu từ tuổi 20 khi đĩa đệm bắt đầu mất nước. Từ 30 tuổi trở đi, chiều cao đĩa đệm giảm 1-2mm mỗi 10 năm.
- Chấn thương cấp tính: Chấn thương cấp tính chiếm 10-15% nguyên nhân thoát vị đĩa đệm, phổ biến ở người trẻ tuổi. Lực tác động đột ngột và mạnh như chơi thể thao, té ngã, nâng vật nặng đột ngột sai tư thế khiến vượt quá khả năng chịu đựng của đĩa đệm. Cơ chế gây tổn thương bao gồm gập quá mức (hyperflexion), duỗi quá mức (hyperextension) hoặc lực nén trục.
2. Yếu tố nguy cơ
Sai tư thế, mang vác nặng sai cách, thừa cân, ít vận động, di truyền và có bệnh lý kèm theo như vẹo cột sống, viêm cột sống, loãng xương là 5 yếu tố nguy cơ chính làm tăng khả năng thoát vị đĩa đệm từ 2-5 lần.
- Ngồi sai tư thế lâu dài: Ngồi sai tư thế kéo dài tạo áp lực bất thường lên đĩa đệm. Thường gặp ở nhân viên văn phòng, lái xe trong thời gian dài, tư thế ngủ sai, gối quá cao hoặc quá thấp, nệm quá mềm hoặc quá cứng, thói quen ngồi xổm trong thời gian dài cũng tạo áp lực lớn lên đĩa đệm thắt lưng.
- Mang vác nặng thường xuyên: Kỹ thuật nâng vật nặng sai là nguyên nhân phổ biến gây thoát vị ở người lao động. Thường gặp ở công nhân xây dựng, bốc vác, shipper.
- Phụ nữ mang bầu: Trọng lượng thai nhi cộng với nước ối trung bình 10-15kg tạo thêm gánh nặng. Hormone relaxin được tiết ra trong thai kỳ làm lỏng dây chằng, giảm độ ổn định của cột sống. Tư thế mang thai với bụng phình làm trọng tâm cơ thể dịch về phía trước, tăng độ cong thắt lưng.
- Thừa cân béo phì: Tạo gánh nặng cơ học và viêm nhiễm chuyển hóa ảnh hưởng đến sức khỏe đĩa đệm. Mỗi 1kg tăng cân tạo thêm 4-5kg áp lực lên đĩa đệm thắt lưng do hiệu ứng đòn bẩy của trọng lượng cơ thể.
- Ít vận động: Lối sống ít vận động với hoạt động thể chất dưới 150 phút/tuần dẫn đến yếu cơ vùng lưng và giảm độ ổn định cột sống. Khi yếu, tải trọng chuyển trực tiếp lên đĩa đệm.
- Di truyền: Yếu tố di truyền đóng vai trò quan trọng với tỷ lệ di truyền của thoái hóa đĩa đệm lên tới 50-70% theo nghiên cứu trên cặp sinh đôi của Đại học Helsinki công bố năm 2009 trên tạp chí Spine. Người thân bậc một của bệnh nhân thoát vị đĩa đệm có nguy cơ tăng 2-3 lần.
- Các bệnh lý kèm theo: Vẹo cột sống (scoliosis) với góc Cobb trên 20 độ tạo tải trọng không cân đối, làm mòn không đều đĩa đệm. Viêm khớp cột sống dính khớp gây cứng và sinh học cơ thể bất thường, 40% bệnh nhân phát triển thoát vị đĩa đệm. Loãng xương làm yếu bản đốt sống, dễ bị gãy nén và thoát vị đĩa đệm tiếp theo. Tiểu đường type 2 gây tổn thương mạch máu nhỏ ảnh hưởng đến dinh dưỡng đĩa đệm.
Bệnh Thoát Vị Đĩa Đệm Tiến Triển Như Thế Nào?
Thoát vị đĩa đệm tiến triển qua 4 giai đoạn từ phình đĩa đệm nhẹ đến thoát vị có mảnh rời nghiêm trọng. Mỗi giai đoạn có mức độ chèn ép và triệu chứng khác nhau như sau:
- Giai đoạn 1 – Phình/Lồi đĩa đệm: Đĩa đệm bắt đầu biến dạng và phình ra nhưng vòng xơ vẫn còn nguyên vẹn. Nhân nhầy bị nén và đẩy ra phía ngoài làm cho đĩa đệm lồi lên. Tuy nhiên, các sợi xơ của vòng xơ chưa bị rách. Giai đoạn này thường không có triệu chứng hoặc chỉ đau lưng nhẹ. Điều trị bảo tồn đơn giản thường có kết quả tốt ở giai đoạn này.
- Giai đoạn 2 – Thoát vị đĩa đệm: Các sợi xơ bên ngoài của vòng xơ bị rách nhưng dây chằng dọc sau vẫn còn nguyên. Nhân nhầy bắt đầu thoát ra ngoài qua vết rách nhưng vẫn còn liên tục với đĩa đệm. Tỷ lệ xuất hiện triệu chứng đau và tê tăng lên 40-50%. Phần lớn bệnh nhân ở giai đoạn này vẫn đáp ứng tốt với điều trị không phẫu thuật.
- Giai đoạn 3 – Thoát vị thực sự: Vòng xơ và dây chằng dọc sau đều bị rách hoàn toàn. Nhân nhầy thoát ra ngoài vào khoang ngoài màng cứng trong ống sống. Đau dữ dội, tê bì nhiều, yếu cơ bắt đầu xuất hiện. Tỷ lệ cần phẫu thuật tăng lên 40-50% ở giai đoạn này.
- Giai đoạn 4 – Thoát vị có mảnh rời: Đây là giai đoạn nặng nhất khi phần nhân nhầy thoát ra hoàn toàn tách rời khỏi đĩa đệm mẹ. Mảnh rời này có thể di chuyển lên hoặc xuống trong ống sống, chèn ép nhiều rễ thần kinh cùng lúc. Triệu chứng thường rất nặng với đau dữ dội, yếu liệt rõ rệt. Tỷ lệ cần phẫu thuật lên tới 70-80% do điều trị bảo tồn thường thất bại.
Hiểu rõ các giai đoạn tiến triển giúp bạn nhận biết mức độ bệnh và lựa chọn phương pháp điều trị phù hợp. Phân loại theo hình ảnh học (MRI) và mức độ lâm sàng giúp bác sĩ đưa ra quyết định điều trị chính xác.

Thoát Vị Đĩa Đệm Được Chẩn Đoán Thế Nào?
Chẩn đoán thoát vị đĩa đệm kết hợp khám lâm sàng với bác sĩ và chẩn đoán hình ảnh, trong đó MRI là tiêu chuẩn vàng có độ chính xác 95-97%.
1. Khám lâm sàng
Ngoài việc hỏi bệnh, bác sĩ kết hợp khám thực thể bao gồm:
- Quan sát tư thế cột sống, phát hiện vẹo hoặc cong bất thường. Sờ dọc cột sống để tìm điểm đau, căng cơ, co thắt.
- Đo biên độ vận động cột sống ở các hướng: gập, duỗi, nghiêng, xoay.
- Nghiệm pháp nâng chân thẳng (Lasègue) có độ nhạy 91% cho thoát vị L4-L5 và L5-S1. Test này dương tính khi đau xuất hiện dưới góc 60 độ.
- Nghiệm pháp nâng chân chéo (đau ở chân bên kia) có độ đặc hiệu 90%.
- Khám thần kinh đánh giá sức cơ theo thang điểm 0-5.
- Kiểm tra cảm giác bằng kim nhọn và chạm nhẹ trong các vùng da thần kinh chi phối.
- Phản xạ gân gốc như phản xạ gân Achilles (S1), phản xạ gân gối (L4) giúp xác định rễ thần kinh bị ảnh hưởng.
- Dấu hiệu Babinski dương tính hoặc tăng phản xạ gợi ý chèn ép tủy sống.
2. Cận lâm sàng
Để chẩn đoán chính xác thoát vị đĩa đệm, chụp cộng hưởng từ (MRI) là tiêu chuẩn vàng giúp quan sát rõ đĩa đệm và chèn ép thần kinh. Các kỹ thuật khác như CT scan, X-quang và đo điện cơ (EMG) đóng vai trò bổ trợ để đánh giá chi tiết cấu trúc xương hoặc xác nhận tổn thương chức năng thần kinh. Cụ thể:
- Chụp cộng hưởng từ (MRI): MRI là tiêu chuẩn vàng để chẩn đoán thoát vị đĩa đệm với độ nhạy 97% và độ đặc hiệu 95%. MRI cho thấy rõ đĩa đệm, nhân nhầy, dây thần kinh, tủy sống mà không cần dùng tia X.
- CT Scan: Chụp cắt lớp vi tính (CT) cung cấp hình ảnh xương chi tiết hơn MRI, hữu ích để đánh giá các bất thường về xương như gai xương, dày khớp mặt, trượt đốt sống. CT có tiêm thuốc vào khoang màng cứng tăng độ nhạy cho chèn ép rễ thần kinh lên 90-95%, đặc biệt hữu ích khi không thể chụp MRI.
- CT kém hơn MRI trong hiển thị mô mềm như nhân đĩa đệm, dây thần kinh, tủy sống. Vai trò chính là đánh giá xương và khi MRI không thực hiện được. Kết hợp CT và MRI đôi khi cần thiết cho bệnh nhân phức tạp có cả thoát vị và hẹp ống sống do gai xương.
- X-quang: Chụp X-quang không nhìn thấy trực tiếp đĩa đệm do đây là mô mềm. Tuy nhiên, X-quang hữu ích cho đánh giá ban đầu và sàng lọc. X-quang thẳng đứng đánh giá cân bằng của cột sống và độ cong thắt lưng.
- Dấu hiệu gián tiếp trên X-quang bao gồm giảm khoảng cách giữa các đốt sống, xơ hóa bản đốt, hiện tượng chân không (khí nitơ tích tụ trong đĩa thoái hóa), gai xương hình thành cho thấy thoái hóa mãn tính.
- Đo điện cơ (EMG): Đo điện cơ và đo dẫn truyền thần kinh kiểm tra hoạt động điện của cơ và dây thần kinh, giúp xác nhận tổn thương rễ thần kinh và phân biệt với bệnh lý thần kinh ngoại biên.
Sau khi có kết quả chẩn đoán chính xác, bước quan trọng tiếp theo là lựa chọn phương pháp điều trị phù hợp. Tại Nam An Someco, đội ngũ chuyên gia sẽ phân tích kỹ lưỡng kết quả cận lâm sàng để xây dựng liệu trình điều trị cá nhân hóa, tối ưu hiệu quả cho từng bệnh nhân.
Phác Đồ Điều Trị Thoát Vị Đĩa Đệm
Phác đồ điều trị thoát vị đĩa đệm ưu tiên các phương pháp bảo tồn như dùng thuốc, vật lý trị liệu, tiêm steroid và y học cổ truyền, vốn thành công cho phần lớn bệnh nhân. Phẫu thuật chỉ được chỉ định khi điều trị bảo tồn thất bại sau một thời gian hoặc khi xuất hiện các biến chứng thần kinh nghiêm trọng như hội chứng chùm đuôi ngựa hay yếu liệt tiến triển.
1. Giai đoạn đầu nên làm gì để giảm đau tại nhà?
Nghỉ ngơi có điều chỉnh, chườm nóng lạnh đúng cách và dùng thuốc không kê đơn giúp kiểm soát đau và viêm trong giai đoạn cấp 48-72 giờ đầu.
- Nghỉ ngơi đúng cách: Nghỉ ngơi có điều chỉnh khác với nằm bất động hoàn toàn. Nằm liệt giường quá 48 giờ dẫn đến yếu cơ, giảm mật độ xương và kéo dài thời gian hồi phục. Bạn cần tránh các tư thế và động tác gây đau nhưng vẫn duy trì vận động nhẹ nhàng. Đi bộ nhẹ 10-15 phút mỗi 2-3 giờ giúp duy trì tuần hoàn máu và ngăn cứng khớp.
- Chườm lạnh/chườm nóng: Tùy vào giai đoạn mà chọn lựa phù hợp: Chườm lạnh trong 48-72 giờ đầu sau khi đau cấp xuất hiện giúp giảm sưng, viêm và làm tê nhẹ vùng đau. Chườm nóng sau giai đoạn cấp (từ 72 giờ trở đi) giúp thư giãn cơ, tăng lưu lượng máu và giảm co thắt cơ.
- Có 2 lưu ý quan trọng khi chườm cần nhớ: Tránh chườm nóng trong giai đoạn viêm cấp hoặc khi có sưng và không chườm nếu bạn có bệnh tiểu đường (giảm cảm giác), suy giảm mạch máu.
- Thuốc không kê đơn: Để giảm đau ban đầu tại nhà, người bệnh có thể dùng các thuốc không kê đơn như Paracetamol để giảm đau đơn thuần, hoặc các thuốc NSAIDs (Ibuprofen, Naproxen) để vừa giảm đau vừa chống viêm. Ngoài ra, gel bôi tại chỗ và thuốc giãn cơ giúp kiểm soát triệu chứng đau và co thắt cơ với các cơ chế tác động khác nhau.
- Paracetamol 500-1000mg mỗi 6-8 giờ, tối đa 4000mg/ngày giúp giảm đau nhẹ đến trung bình (3-6 điểm)
- Ibuprofen 400-600mg mỗi 6-8 giờ hoặc Naproxen 220-550mg mỗi 12 giờ vừa giảm đau vừa chống viêm, hiệu quả hơn Paracetamol cho đau do viêm. Tác dụng phụ bao gồm đau dạ dày, loét, nguy cơ tim mạch nếu dùng lâu, độc thận ở người cao tuổi hoặc mất nước.
- Gel bôi chứa Diclofenac 1% thoa 3-4 lần/ngày cho hiệu quả giảm đau tại chỗ với ít hấp thu vào cơ thể, phù hợp người có vấn đề dạ dày.
- Thuốc giãn cơ như Methocarbamol giảm co thắt cơ nhưng gây buồn ngủ.
2. Điều trị bảo tồn
Điều trị bảo tồn là phương pháp chủ đạo cho thoát vị đĩa đệm, với nền tảng là vật lý trị liệu kết hợp với các loại thuốc theo toa để kiểm soát viêm, đau thần kinh và co thắt cơ. Ngoài ra, các can thiệp như tiêm steroid ngoài màng cứng hoặc các liệu pháp y học cổ truyền (châm cứu, bấm huyệt) cũng được áp dụng để tăng cường hiệu quả và quản lý triệu chứng.
- Thuốc theo toa: Để giải quyết các triệu chứng đa dạng của thoát vị đĩa đệm, phác đồ dùng thuốc theo toa nhắm vào nhiều cơ chế gây đau khác nhau, bao gồm 4 nhóm thuốc chính sau:
- Thuốc chống viêm chọn lọc COX-2 như Celecoxib 200mg một hoặc hai lần/ngày giảm viêm với ít độc tính tiêu hóa hơn NSAIDs thông thường. Corticosteroid uống như Prednisone 40-60mg giảm dần trong 5-7 ngày cho tổn thương rễ thần kinh cấp, giảm viêm nhanh. Tác dụng phụ bao gồm tăng đường huyết, thay đổi tâm trạng, giảm miễn dịch.
- Thuốc giãn cơ kê đơn như Cyclobenzaprine 5-10mg trước ngủ (gây buồn ngủ), Tizanidine 2-4mg ba lần/ngày (ít buồn ngủ hơn), hoặc Baclofen 5-10mg ba lần/ngày cho co thắt nặng. Chỉ dùng 2-3 tuần vì có thể gây phụ thuộc.
- Thuốc giảm đau thần kinh thiết yếu cho triệu chứng đau lan: Gabapentin bắt đầu 300mg/ngày, tăng dần đến 900-3600mg/ngày chia nhiều lần; Pregabalin 75-150mg hai lần/ngày tác dụng nhanh hơn. Các thuốc này điều hòa kênh canxi, giảm sự kích thích của tế bào thần kinh.
- Thuốc chống trầm cảm ba vòng như Amitriptyline 10-25mg trước ngủ cho đau mãn tính với hai cơ chế: điều hòa đường dẫn đau và cải thiện giấc ngủ. Thuốc giảm đau opioid như Tramadol 50-100mg mỗi 6 giờ cho đau nặng, kê đơn kiểm soát chặt, chỉ dùng ngắn hạn 7-14 ngày vì nguy cơ nghiện và dung nạp.
Phác đồ được cá nhân hóa, theo dõi mỗi 2-4 tuần để điều chỉnh dựa trên đáp ứng và dung nạp thuốc.
- Vật lý trị liệu – Phục hồi chức năng làm gì?
- Vật lý trị liệu là nền tảng điều trị bảo tồn với quy trình dựa trên bằng chứng khoa học nhắm giảm đau, phục hồi chức năng và phòng tái phát. Các phương pháp như siêu âm trị liệu, kích thích điện qua da (TENS), nắn cột sống nhẹ, xoa bóp giải phóng điểm đau cơ, kéo giãn cột sống thắt lưng.
- Tiêm steroid ngoài màng cứng: Tiêm steroid ngoài màng cứng đưa thuốc chống viêm nồng độ cao trực tiếp vào khoang ngoài màng cứng, tác động lên rễ thần kinh viêm.
- Y học cổ truyền: Y học cổ truyền sử dụng đa dạng phương pháp như châm cứu, cấy chỉ để kích thích cơ chế giảm đau tự nhiên của cơ thể. Các kỹ thuật khác như xoa bóp bấm huyệt, cứu ngải và thuốc thảo dược tập trung vào việc giải tỏa co thắt cơ, cải thiện tuần hoàn và điều hòa khí huyết cho người bệnh.
-
- Châm cứu dùng kim nhỏ đâm vào các huyệt đạo đặc biệt, giúp hành khí hoạt, kích thích giải phóng chất giảm đau tự nhiên (endorphin), điều hòa đường dẫn đau.
- Xoa bóp bấm huyệt: Với kỹ thuật tác động cơ cạnh cột sống, giải phóng nút cứng, cải thiện tuần hoàn, giảm co thắt cơ.
- Thuốc thảo dược: Bài thuốc nam như Du Trọng (vỏ cây Đỗ Trọng) bổ thận dương, Ngưu Tất (rễ Ngưu Tất) dẫn khí xuống dưới, Đương Quy (rễ Đương Quy) nuôi dưỡng máu. Đơn thuốc được cá nhân hóa dựa trên chẩn đoán y học cổ truyền.
- Cứu ngải: Dùng nhiệt từ đốt ngải sưởi ấm kinh lạc.
- Cấy chỉ: Đặt chỉ tự tiêu vào huyệt đạo, kích thích liên tục 15-30 ngày. Kết hợp với điều trị hiện đại giúp tối ưu kết quả, trao đổi với bác sĩ để tránh tương tác, đảm bảo an toàn.
Tại Nam An Someco, liệu trình điều trị thoát vị đĩa đệm kết hợp đa phương pháp bao gồm châm cứu, bấm huyệt, xoa bóp trị liệu và thuốc thảo dược. Theo dữ liệu theo dõi 380 bệnh nhân trong năm 2024, 72% bệnh nhân giảm đau từ 3 điểm trở lên sau 4 tuần điều trị, đặc biệt hiệu quả với các ca thoát vị giai đoạn đầu và trung bình.
3. Phẫu thuật
Phẫu thuật chỉ định khi điều trị bảo tồn thất bại sau 6-8 tuần, có hội chứng chùm đuôi ngựa hoặc yếu liệt nặng tiến triển.
- Chỉ định: Mặc dù điều trị bảo tồn là ưu tiên hàng đầu, phẫu thuật sẽ được xem xét trong các trường hợp không đáp ứng điều trị hoặc xuất hiện các biến chứng thần kinh nguy hiểm.
-
- Chỉ định tuyệt đối cần can thiệp khẩn cấp: hội chứng chùm đuôi ngựa với rối loạn bàng quang/ruột (cấp cứu trong 24-48 giờ), yếu cơ tiến triển nặng thêm trên 1 mức độ trong 48-72 giờ, yếu cơ nghiêm trọng với sức cơ dưới 2/5 điểm cho thấy chèn ép nặng.
- Chỉ định tương đối: dựa trên thất bại điều trị bảo tồn và ảnh hưởng chất lượng sống như đau dai dẳng không đáp ứng với 6-8 tuần điều trị tích cực không phẫu thuật, các đợt đau tái phát nhiều lần cần can thiệp lặp lại, đau dọc dây thần kinh không chịu được ảnh hưởng giấc ngủ và sinh hoạt, hình ảnh xác nhận thoát vị lớn với hẹp ống sống trên 50%, bệnh nhân mong muốn sau khi được giải thích rõ rủi ro/lợi ích.
- Các phương pháp phẫu thuật phổ biến hiện nay: Vi phẫu thuật lấy nhân đĩa đệm, mổ nội soi đĩa đệm, mổ hở truyền thống, thay đĩa đệm nhân tạo.
Biến Chứng Nguy Hiểm Của Thoát Vị Đĩa Đệm
Nếu không điều trị kịp thời, thoát vị đĩa đệm gây đau thần kinh mãn tính, teo cơ, yếu liệt vĩnh viễn và mất tự chủ đại tiểu tiện, ảnh hưởng suốt đời.
- Đau thần kinh mãn tính: Phát triển khi chèn ép thần kinh kéo dài dẫn đến thay đổi cấu trúc thần kinh trung ương. Sự nhạy cảm ngoại vi với phóng điện bất thường của thần kinh, nhạy cảm trung tâm ở tế bào sừng sau tủy sống, tái tổ chức vỏ não cảm giác tạo cơn đau dai dẳng dù đã loại bỏ nguyên nhân ban đầu. Tỷ lệ đau trở thành mãn tính 10-15% sau thoát vị, cao hơn nếu điều trị trễ trên 6 tháng.
- Đau mãn tính có đặc điểm đau do chạm nhẹ, phản ứng đau quá mức, cơn đau buốt tự nhiên. Chất lượng sống bị ảnh hưởng nặng nề với tác động lên giấc ngủ (mất ngủ 60-70%), tâm trạng (trầm cảm 30-40%, lo âu 25-35%), chức năng xã hội, năng suất làm việc. Sợ đau và sợ vận động (kinesiophobia) duy trì vòng tròn tàn tật.
- Teo cơ và yếu liệt vĩnh viễn: Chèn ép kéo dài trên 12-18 tháng dẫn đến teo cơ không hồi phục và thay thế bằng mô sợi-mỡ.
- Rối loạn cảm giác: Cảm giác khó chịu bất thường như ngứa ran, nóng rát, lạnh dai dẳng làm phiền bệnh nhân. Đau do chạm nhẹ khiến quần áo chạm vào cũng đau. Tê bàn chân gây vấn đề thăng bằng, nguy cơ té ngã tăng 2-3 lần ở người cao tuổi. Tê tay làm suy giảm vận động tinh vi: cài khuy áo, viết chữ, cầm đồ nhỏ.
- Mất cảm giác vị trí gây đi không vững, cần bù trừ bằng mắt. Thay đổi dinh dưỡng da do mất chi phối thần kinh mãn tính: da mỏng bóng, giảm tiết mồ hôi, móng giòn, rụng lông ở vùng bị ảnh hưởng.
- Mất tự chủ đại tiểu tiện: Rối loạn bàng quang và ruột từ hội chứng chùm đuôi ngựa là biến chứng tàn phá nhất với tác động sâu sắc đến chất lượng sống. Triệu chứng có thể gặp như đái khó (không thể tiểu hết bàng quang), tiểu són, són phân, táo bón, rối loạn chức năng tình dục (rối loạn cương dương ở nam, giảm bôi trơn và kích thích ở nữ, mất cảm giác vùng sinh dục cả hai giới).

Làm Sao Phòng Ngừa Tái Phát Thoát Vị Đĩa Đệm?
Phòng ngừa tái phát cần thay đổi tư thế làm việc, vận động đúng cách với bài tập cơ lõi, dinh dưỡng hợp lý và kiểm soát cân nặng.
1. Thay đổi tư thế công việc và sinh hoạt
Việc chủ động thay đổi tư thế trong công việc và sinh hoạt hàng ngày đóng vai trò then chốt để giảm áp lực lên đĩa đệm và phòng ngừa tái phát hiệu quả. Cụ thể:
- Thiết lập bàn làm việc chuẩn: Bàn làm việc tối ưu theo tiêu chuẩn OSHA yêu cầu màn hình ngang tầm mắt, khoảng cách 50-70cm, khuỷu tay góc 90-100 độ. Bàn phím và chuột cùng độ cao, vai thả lỏng tự nhiên. Ghế ergonomic chất lượng cần có chiều cao điều chỉnh được, tựa lưng hỗ trợ vùng thắt lưng. Ghế ngả 100-110 độ giảm 30% áp lực đĩa đệm so với ngồi thẳng 90 độ.
- Tư thế: Tư thế đứng đúng duy trì đường cong cột sống tự nhiên với trọng lượng phân bố đều hai chân, đầu gối hơi cong, vai về sau. Tránh đứng quá 30 phút liên tục.
- Tư thế ngủ cho thoát vị thắt lưng: nằm nghiêng kẹp gối giữa hai đầu gối, hoặc nằm ngửa kê gối dưới đầu gối. Với thoát vị cổ, dùng gối chuyên dụng cao 10-15cm hỗ trợ đường cong cổ.
- Cách nâng vật nặng an toàn: Cách nâng đúng yêu cầu gập gối squat, giữ lưng thẳng, vật gần cơ thể, dùng lực đùi và mông thay vì lưng. Tránh xoay người khi cầm vật nặng. Di chuyển chân thay vì xoay thân.
2. Vận động và bài tập
Chơi thể thao phù hợp, bài tập cơ lõi và tăng độ dẻo giúp tăng cường hỗ trợ cột sống, giảm 50-60% nguy cơ tái phát.
- Chơi thể thao: Việc lựa chọn môn thể thao phù hợp không chỉ giúp giảm đau mà còn là biện pháp phòng ngừa tái phát lâu dài. Dưới đây là danh sách các hoạt động thể chất được khuyến khích và những môn cần tránh:
-
- Môn thể thao nên chơi bao gồm: bơi lội nhẹ nhàng, đi bộ nhanh trên mặt phẳng, đạp xe trên địa hình bằng, yoga hoặc pilates, tập thể dục nhịp điệu tác động thấp.
- Môn thể thao nên tránh bao gồm: Các môn đối kháng như võ thuật, rugby, quyền anh, các môn xoay vặn đột ngột như tennis, cầu lông, golf, các môn gây xóc như chạy bộ trên đường cứng, bóng rổ, bóng chuyền, leo núi mang ba lô nặng, thể dục với tạ nặng hoặc động tác nén.
- Bài tập cơ lõi: Cơ lõi (cơ bụng, cơ lưng, cơ sàn chậu, cơ hông) giúp bảo vệ cột sống. Cơ lõi mạnh giảm tải trọng trực tiếp lên đĩa đệm 30-40%. Nghiên cứu tại Đại học Stanford (tháng 9/2024) cho thấy cơ lõi mạnh giảm đau lưng tái phát 55%.
-
- Bài tập Plank (chống đẩy tĩnh): Tư thế nằm sấp, chống tay hoặc khuỷu tay, nâng người lên giữ thẳng từ đầu đến gót. Siết chặt bụng, không để hông sụp xuống hoặc nâng cao. Giữ 20-60 giây, nghỉ, lặp lại 3-5 lần. Biến thể: side plank cho cơ bên thân. Tăng dần thời gian giữ khi mạnh hơn.
- Bài tập Bird Dog (chim chó): Quỳ bốn chân (tay và đầu gối chạm sàn), duỗi thẳng một tay về phía trước, đồng thời duỗi chân đối diện về sau. Giữ lưng thẳng, không để xoay hoặc cong lưng. Giữ 5-10 giây, đổi bên. Lặp lại 10-15 lần mỗi bên. Bài tập này tăng cường cơ đa sẻ ổn định từng đốt sống.
- Bài tập Bridge (cầu nâng mông): Nằm ngửa, gập gối, bàn chân phẳng sàn. Nâng hông lên tạo đường thẳng từ vai đến đầu gối. Siết mông và bụng. Giữ 5-10 giây, hạ từ từ. Lặp lại 15-20 lần. Tăng cường cơ mông và cơ gân kheo, hỗ trợ lưng dưới.
- Bài tập Dead Bug (bọ chết): Nằm ngửa, nâng tay thẳng về phía trần, nâng chân gập gối 90 độ. Hạ từ từ tay phải và chân trái xuống gần sàn, trở về. Đổi bên. Lặp lại 10-15 lần mỗi bên. Bài tập an toàn cho lưng, tập phối hợp vận động.
- Kéo gối vào ngực: Nằm ngửa, ôm một đầu gối kéo nhẹ về phía ngực. Giữ 20-30 giây, đổi chân. Duỗi cơ lưng dưới và mông. Tần suất tập: 3-4 lần/tuần, mỗi lần 15-20 phút. Bắt đầu nhẹ nhàng, tăng dần cường độ. Nếu đau trong khi tập, dừng lại và tham khảo vật lý trị liệu viên.
- Dinh dưỡng và cân nặng: Chế độ ăn giàu chất chống viêm, bổ sung canxi, vitamin D và kiểm soát cân nặng hợp lý giúp bảo vệ sức khỏe đĩa đệm và giảm tái phát.
- Dinh dưỡng: Về mặt dinh dưỡng, nguyên tắc chính là tăng cường các nhóm thực phẩm có đặc tính chống viêm, hỗ trợ xương sụn, đồng thời loại bỏ hoặc hạn chế các tác nhân gây hại cho đĩa đệm. Cụ thể như sau:
- Thực phẩm giàu Omega-3 như cá hồi, cá thu, cá trích, cá ngừ (mỗi khẩu phần 100-150g, 2-3 lần/tuần), quả hạnh, óc chó (1 nắm nhỏ khoảng 30g/ngày) có tác dụng chống viêm mạnh.Omega-3 giảm sản xuất các chất gây viêm trong cơ thể.
- Canxi và Vitamin D cần thiết cho xương khỏe mạnh. Nguồn canxi: sữa, sữa chua, phô mai, rau xanh đậm (cải kale, cải bó xôi), đậu phụ, cá có xương. Nhu cầu 1000-1200mg/ngày. Vitamin D từ ánh nắng mặt trời (15-20 phút/ngày), cá béo, trứng, sữa tăng cường. Nhu cầu 600-800 IU/ngày. Xét nghiệm vitamin D máu nếu ít ra nắng, thiếu hụt cần bổ sung viên uống.
- Glucosamine và Chondroitin hỗ trợ sụn khớp. Liều thường 1500mg Glucosamine + 1200mg Chondroitin mỗi ngày. Nghiên cứu cho kết quả khác nhau, một số người cảm thấy giảm đau khớp. An toàn khi dùng dài hạn nhưng tham khảo bác sĩ trước.
- Rau xanh và hoa quả màu sắc rực rỡ (cà chua, ớt chuông, cà rốt, quả mọng) chứa chất chống oxy hóa chống viêm. Ăn 5-7 khẩu phần mỗi ngày. Tỏi, gừng, nghệ có đặc tính chống viêm tự nhiên, thêm vào nấu ăn.
- Tránh thực phẩm gây viêm: đường tinh chế, thực phẩm chế biến sẵn, thức ăn nhanh, chất béo chuyển hóa, rượu bia quá mức.
- Kiểm soát cân nặng duy trì BMI 18.5-24.9 kg/m². Giảm cân an toàn 0.5-1kg/tuần bằng giảm 500-1000 calo/ngày. Ăn nhỏ nhiều bữa, tránh nhịn đói. Kết hợp ăn ít hơn với vận động nhiều hơn. Mục tiêu giảm 5-10% trọng lượng ban đầu cũng mang lại lợi ích sức khỏe đáng kể. Ghi nhật ký ăn uống giúp theo dõi và kiểm soát tốt hơn.
- Dinh dưỡng: Về mặt dinh dưỡng, nguyên tắc chính là tăng cường các nhóm thực phẩm có đặc tính chống viêm, hỗ trợ xương sụn, đồng thời loại bỏ hoặc hạn chế các tác nhân gây hại cho đĩa đệm. Cụ thể như sau:
Giải Đáp Thắc Mắc Thường Gặp Về Thoát Vị Đĩa Đệm
1. Thoát vị đĩa đệm có chữa khỏi hoàn toàn không?
Có, 80-90% trường hợp thoát vị đĩa đệm có thể chữa khỏi hoàn toàn hoặc cải thiện đáng kể với điều trị phù hợp và thay đổi lối sống. “Chữa khỏi hoàn toàn” nghĩa là không còn triệu chứng và trở lại hoạt động bình thường, không nhất thiết là đĩa đệm về như ban đầu. Mục tiêu điều trị là không đau, chức năng tốt, chất lượng sống cao chứ không phải hình ảnh MRI hoàn hảo. Nhiều người có thoát vị trên MRI nhưng không triệu chứng.
Để tìm hiểu chi tiết về các phương pháp điều trị bằng Đông y Giải pháp đông y điều trị thoát vị đĩa đệm không xâm lấn.
2. Bị thoát vị đĩa đệm có nên đi bộ không?
Đi bộ nhẹ nhàng 10-20 phút mỗi ngày giúp cải thiện tuần hoàn máu, giảm cứng khớp và thúc đẩy quá trình hồi phục ở phần lớn bệnh nhân thoát vị đĩa đệm. Nhiều bệnh nhân tại Nam An Someco được tư vấn kết hợp đi bộ nhẹ với liệu trình châm cứu 2-3 lần/tuần để tối ưu hiệu quả điều trị, giúp cả thể chất lẫn tinh thần phục hồi nhanh chóng hơn.
Một số trường hợp nên hạn chế:
- Hội chứng chùm đuôi ngựa cần nghỉ tuyệt đối và cấp cứu.
- Yếu chân nặng, khó đi có nguy cơ té ngã.
- Đau dữ dội không giảm với thuốc.
Các trường hợp này cần tham khảo bác sĩ trước khi vận động. Nói chung, “vận động có thể chịu được” tốt hơn “nghỉ ngơi hoàn toàn”.
3. Thoát vị đĩa đệm có cần phải phẫu thuật không?
Không, 85-90% trường hợp thoát vị đĩa đệm không cần phẫu thuật và hồi phục tốt với điều trị bảo tồn trong 6-12 tuần.
Phẫu thuật là lựa chọn cuối cùng khi các phương pháp khác thất bại hoặc có biến chứng nguy hiểm. Chỉ định tuyệt đối phẫu thuật (cần mổ ngay): hội chứng chùm đuôi ngựa với rối loạn bàng quang/ruột, yếu liệt tiến triển nhanh trong 24-48 giờ, yếu cơ rất nặng (sức cơ 0-2/5 điểm). Các trường hợp này chỉ chiếm 5-10% tổng số bệnh nhân thoát vị.
Chỉ định tương đối phẫu thuật (cân nhắc mổ): đau dai dẳng không giảm sau 6-8 tuần điều trị bảo tồn đầy đủ, đau nặng (8-10/10) ảnh hưởng nghiêm trọng đến công việc và sinh hoạt, tái phát nhiều lần dù tuân thủ điều trị, hình ảnh cho thấy chèn ép nặng nhưng triệu chứng chưa cải thiện. Quyết định phẫu thuật cần cân nhắc: mức độ ảnh hưởng đến chất lượng sống, nghề nghiệp, tuổi tác, sức khỏe tổng thể, mong muốn cá nhân.
Tìm hiểu thêm về Phương pháp chữa thoát vị đĩa đệm phổ biến.
4. Nắn chỉnh cột sống (Chiropractic) có hiệu quả không?
Nắn chỉnh cột sống có thể giúp giảm đau ngắn hạn ở một số bệnh nhân, nhưng cần thận trọng với thoát vị đĩa đệm và chỉ nên thực hiện bởi chuyên gia có chứng chỉ.
Nắn chỉnh cột sống cải thiện vận động và giảm đau. Cơ chế có thể bao gồm giải phóng khớp bị kẹt, giảm căng cơ xung quanh, kích thích giải phóng endorphin, điều hòa tín hiệu đau. Tuy nhiên với thoát vị đĩa đệm, nắn mạnh có thể làm tệ hơn, đẩy mảnh đĩa đệm chèn ép sâu hơn và rủi ro tổn thương thần kinh, tủy sống nếu kỹ thuật sai.
Nếu muốn thử nắn chỉnh hãy tìm chuyên gia chỉnh hình có chứng chỉ và kinh nghiệm, trao đổi rõ tình trạng thoát vị của bạn, đảm bảo họ đã xem hình ảnh MRI, bắt đầu nhẹ nhàng, theo dõi phản ứng sau mỗi lần, dừng ngay nếu đau tăng lên hoặc xuất hiện triệu chứng mới. Nắn chỉnh có thể là một phần của chương trình điều trị tổng thể, không nên là phương pháp duy nhất.
Tìm hiểu thêm về Thoái hóa khớp, thoát vị đĩa đệm: chiropractic – lựa chọn tối ưu hay cạm bẫy âm thầm?
5. Điều trị thoát vị đĩa đệm ở TP HCM chỗ nào tốt?
Phòng khám Nam An Someco là một lựa chọn đáng cân nhắc để điều trị thoát vị đĩa đệm tại TP.HCM. Nơi đây hội tụ các yếu tố quan trọng như đội ngũ bác sĩ giàu kinh nghiệm, cơ sở vật chất được cấp phép, nguồn dược liệu an toàn và dịch vụ chăm sóc chu đáo.
Ngoài điều trị Thoát vị đĩa đệm, Nam An Someco còn có kinh nghiệm trong điều trị các bệnh lý khác như:
- Thoái hóa cột sống.
- Thoái hóa khớp.
- Viêm đa khớp.
- Mất ngủ.
- Đau đầu, rối loạn lo âu.
- Bệnh lý tiêu hóa, tiết niệu,….
Nếu có bất kỳ thắc mắc nào về bệnh lý thoát vị đĩa đệm, đừng ngại liên hệ cho Nam An Someco để được đội ngũ bác sĩ tư vấn giải đáp.